| �O������(�����͂�ڂ�) | |
|
|
|
| �O������(�����͂�ڂ�)�Ƃ�? |
| �@�O������Ƃ́A���̐e�w�����w���ɕό`���A�u���̎��v�ɂȂ��Ԃ������܂��B��Ȍ����́A����Ȃ��C�ł��B���ɁA�n�C�q�[���ɂ���ĊO��������鏗�����}�����Ă��܂��B���̑��A�߃��E�}�`�̍����ǂƂ��Ă��O���������ꍇ������܂��B�i�s����ƁA���ʂ̌C�ł���a�����A���������Œɂ݂��ł�悤�ɂȂ�܂��B�����ł́A�O���͊O������̕a�Ԃƌ����A�㔼�͗\�h�@�Ǝ��Ö@�����Љ�܂��B |
|
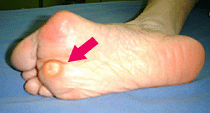
�@�ł��A�O������̏Ǐ���ڂ������Ă����܂��傤�B�O������Ƃ́A����(������)���O������i���w�ɋȂ���j�a���ł����A��������P�������������i�����ɍL����j���Ă��܂��B���̑�P�������̓������O������ό`���n�܂�ƍl�����Ă��܂��B�������������������ŁA����͋t�ɌC�̐�ɂ��O���ɉ����Ȃ����܂��B����Ɠ����ɕ�����]�Ɉ��������邱�Ƃɂ��t�����ł˂���Ȃ���u���̎��v�ɋȂ����Ă��܂��܂��B�i�E�}�Q�Ɓj
|
 |
| �@����ɊO������̑����́A�G�����������Ă��܂��B�܂����́g�c���̃A�[�`�h���Ԃꉡ���̍L���J�����ɂ��Ȃ��Ă��邱�Ƃ������A������O������̏��Ǐ������v���ƂȂ��Ă��܂��B |
| �O������(�����͂�ڂ�)���i�s����ƁE�E�E |
| �@
�@�O������̐l�̑��̗������Ă݂�ƁA�Ƃ��ɑ��̐l�����w�̕t�����⏬�w�̕t�����Ȃǂ��E��(�x���`�G�^�R)���`�����A���̕��ʂɒɂ݂������邱�Ƃ�����܂��B�������E��(�x���`)�͑��́g���A�[�`�h���ቺ���邱�Ƃɂ��A��������������ɓˏo���A�R��Ԃ�����̍ۂɒ��������ɕ��S�������邽�߂ɐ�������̂ł��B �@�O������ł͐e�w�ŏR��Ԃ����Ƃ��o���Ȃ��Ȃ��Ă��邽�߁A�㏞���ɑ��̎w�i���ɑ�Q��j���R��Ԃ�������S�����ƂɂȂ��Ă���̂ł��B |
 |
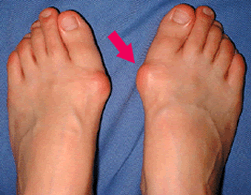 |
�@�܂��A�e�w�̕t�����̓����̓ˏo�����C�ɓ�����Ȃǂ̎h�����A�g�o�j�I���iBunion�j�h�ƌ������牺���t����u�͂�v��u���ԁv�A�u�u�Ɂv�����Ƃ�����܂��B �@����ɂ��̓ˏo���ɂ͐e�w�ɍs���m�o�_�o���ʂ��Ă��邽�߁A���̐_�o����������邱�Ƃɂ��e�w�ɂ��т��ɂ݂������邱�Ƃ�����܂��B �@�܂����̌`�Ԉُ�̂��ߋؗ̓o�����X������A�����ɂ������Ղ��ƌ������Ǐ���悵�܂��B���̃A�[�`�̒ቺ�͒����I�ɂ͑��߂��u�ɂ�ό`���������N�����܂��B |
�@����ɁA�O�����䂪�i�s����Ɛe�w����Q���R��̉��ɓ��荞�ނ悤�ɂȂ�A�����̎w�������グ����Ɠ����ɕt�����ɂ���߂��w���ɒE�P���Ă��܂����Ƃ�����܂��B |
|
�@�܂��A�e�w�͔P����Ȃ��炭�̎��ɋȂ��邽�߁A�̏d�̕��ׂ��܂̑��ʂɉ���邱�ƂƂȂ�A�e�w�̒܂͎���Ɋ����܂ƂȂ��Ă��܂����Ƃ�����܂��B �@�@�@�@�@ |
|
| �@
�@�������������X�̏Ǐ�́A���ׂđ��̃A�[�`�ׂ̒ꂪ���������ʂƌ����Ă��ߌ��ł͂���܂���B |
|
| �O������̌��� (�O�I�v���Ɠ��I�v��) |
| �@����ł͊O������͂ǂ̂悤�ɂ��Đ�����̂ł��傤���A���̐����ɂ��čl���Ă݂邱�Ƃɂ��܂��傤�B�O������̐����ɂ́g�O�I�v���h�Ɓg���I�v���h�Ƃ��֗^���Ă���ƍl�����Ă��܂��B |
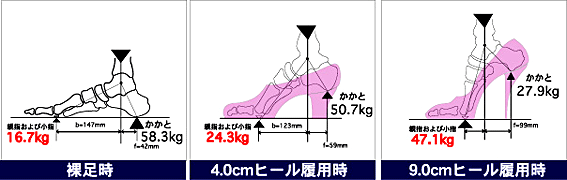
�i�P�j �O�I�v�� �@�n�C�q�[���𗚂��ƁA����ɂ�����̏d�͑O�����ɏW�����܂��i4.0cm�q�[���Ŗ�1.5�{�A9.0cm�q�[���Ŗ�3�{�j�B���̌��ʁA���͉��ɍL����J�����ɂȂ�܂��B �@�������n�C�q�[���̐�ׂ͍��Ȃ��Ă��邽�ߕ���͕t�����Łg���̎��h�ɋȂ����O���ό`���A����͋t�ɓ����ό`����̂ł��B |
 |
|
�uJournal of Joint Surgery�ߊO�ȁ@Vol.14 No.9 Sep.1995.�����p�v
|
| �@
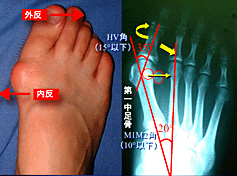
�@����1�̊O�I�v���Ƃ��Đ����K�����������܂��B����Љ�ɂ����Ă�1���̂����ŌC�𗚂����Ԃ������A�����ɂȂ鎞�Ԃ��������Ă��܂����B�܂���蕨�𗘗p���邱�Ƃ������A�����̑��ŕ����@��͋t�Ɍ������Ă��܂����B �@�ߔN�ł͓��c���̍����痚���C�Ȃǂ�����A���̋؍��i�`���ɂ����čł��d�v�Ȏ����Ɉ��e����^���Ă���\��������܂��B�{���͓��c�����ɂ͗����ŕ���������A�@���̂��鉺�ʂ�T���_���ŕ������邱�Ƃ����̋؍��i�`���ɂ����đ�Ȃ��ƂȂ̂ł��B �@���̂悤�Ɍ���Љ�ł͑��̋ؗ͂͂ǂ�ǂ�ቺ����X���ɂ���A�A�[�`�̏��������G�����≡���̍L���J�����������ė��Ă��܂��B���ꂪ�O��������₷�����Ă���v���̈�ɂ��Ȃ��Ă���̂ł��B |
| �i�Q�j ���I�v�� �@���������ɂ͑S���n�C�q�[���������C�������Ȃ����A�O�I�v�����S���v��������Ȃ��ɂ�������炸�O������ɂȂ��Ă���l�����܂��B���̂悤�Ȑl�ɂ͉��炩�̓��I�v��������ƍl�����܂��B �@�O������̔����p�x��j���ʂŒ��ׂĂ݂�Ƃ��̔��1�F10�ƈ��|�I�ɏ����ɑ������Ƃ��m���Ă��܂��B����͏����̕����j�����߂��_�炩�����Ƃ�A�ؗ͂��ア���ƂȂǂɋN�����Ă���\��������܂��B���������ď����ł��邱�Ƃ����I�v���̂P�ƌ�����ł��傤�B �@�܂��ʂ̓��I�v���Ƃ��đ��̌`�ԓI�������������܂��B��V�I�ɝG�����ł���ꍇ��A���䂪��Q����������^�C�v�̑��i�G�W�v�g�^�ƌ����܂��j�A����̕t�����̊߁i���������j���ۂ��`�������l�Ȃǂ��O������ɐ���₷�����̌`�Ԃƍl�����Ă��܂��B�܂��A�߃��E�}�`��Ehlers-Danlos�nj�Q�̂悤�ȑS�g�ߒo�ɂ��鎾������b�ɂ���l���O������ɐ���₷���ƍl�����Ă��܂��B �@�܂���`�I�f���ɂ��Ă͔F�߂��Ă���܂��O������ɂȂ�₷�����̌`�ԓI�����͐e�q�ň�`����̂ł��������Ӗ��ł͊O������͈�`���₷���ƌ����Ă��悢�̂����m��܂���B���������Đe���O������̐l�͒��ӂ���K�v������܂��B |
| �O������̗\�h�Ƒ� |
�@����ł͊O�������\�h����ɂ͂ǂ̂悤�ɂ�����ǂ��̂ł��傤���H��ɏq�ׂ��悤�ɊO������̔��ǂɂ͗l�X�ȗv�����֗^���Ă���ƍl�����Ă���̂ŁA���̗\�h�ɂ͂����̗v�����瑫������Ă����邱�Ƃ���ł��B���̒��ł����ɌC�ɂ��e�����傫���̂Ńn�C�q�[���Ȃǂ�����������ׂ̍��C�����܂藚���Ȃ����Ƃ���ł����A���i�����C���c���̃T�C�Y�̍������������C��I�Ԃ��Ƃ���ł��B���ɂ₳�����C�I�т́A���L�̃y�[�W���Q�l�ɂ��Ă��������B
�@�܂������ŕ������Ƃ�A���ʂ�T���_���Ȃǂ̕@���̂��������𗚂����ƁA����Ƀ^�I����S���Ђ���p�����^�����s�����ƂȂǂ����̋ؗ͂�b������ʂ�����L���ł��B�܂�����̃X�g���b�`���s���߂̍S�k��\�h���邱�Ƃ���ł��B �@�A���A�^���Ö@�͌y�Ǘ�ɂ����Ă̂ݗL���ŁA������x�i�O������ɂ͂������Ĉ��e����^���邱�ƂɂȂ�̂Œ��ӂ��K�v�ł��B����Ɍ䑊�k�������B |
 |
 |
 |
|
|
|
|
���炾�ƐS�̌��N�g���u���p���`
|
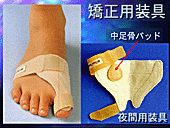
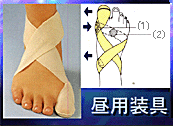
| �O������̎��� (�ۑ��Ö@�Ǝ�p�Ö@�𒆐S��) |
| �@����ł͊O������ɂȂ��Ă��܂�����ǂ̂悤�Ȏ��Â�������ǂ��̂ł��傤���H�O����������͖w��ǂ������ꏭ�Ȃ���A�[�`�̒ቺ�����G�����≡���̍L���J�����ƂȂ��Ă��܂��B�����A�[�`�\���̔j�]���O������̍ő�v���ł���ƌ����Ă��ߌ��ł͂���܂���B���������Ă��̃A�[�`���������Ă����邱�Ƃ����Âɂ����čł��d�v�Ȃ��Ƃƍl���Ă��܂��B |
�����ƒɂ��E�q�[���������Ȃ��O������A�����܂̋���(PDF) �@�O�������\�h���ɂ݂���苎�鑫��ɂ��u�ۑ��Ö@�v�A�y�ѐi�s�����O������̋@�\��}��u��p�Ö@�v�ɂ��āA���I����19�N10�����i���w�فjP178�Ɍf�ڂ��ꂽ���e�ł��B |
�i�P�j�ۑ��Ö@ �@ ����i�A�[�`�T�|�[�g�j�Ö@
|
 |
�@
�@����쐬�̎��ۂ́A�X�̑���p�����ȃX�|���W���Ō^��肵�A���̏c���A�[�`��K�Ɍ`�����邽�߂̉��ʂ��ʒu�⍂���ɒ��ӂ��Ȃ��琳�m�ɍ쐬���čs���܂��B �@�܂��A�E����`�������u�ɂ��悤�ȃP�[�X�ł́A���̕��ʂ��������邽�߂̂��ڂ݂�������_�炩���f�ނɂ���ƌ������H�v�������A�X�̑��̏�Ԃ���������c��������ŁA�I�[�_�[���C�h�쐬���Ă�����K�v������܂��B �@����ɂ͐��̋`������m�Ƒ����n�m��������Ƃ̋��͂��K�v�ƂȂ��Ă��܂��B(����A����O���̏Љ�͂������) |
�@
�� ����i�A�[�`�T�|�[�g�j�ɂ����� �ȉ���4���������܂��B |
�@
| �@ | �O������Ȃǂ̑��̕ό`�̐i�s�\�h���ʁB |
| �A | �ɂ݂�V�r���A�E��`���ȂǁA�A�[�`�ׂ̒ꂪ�����ƂȂ�Ǐ�̉��P���ʁB |
| �B | �����Ղ��A����Ȃ�Ƃ��������e�̉��P���ʁB |
| �C | �O������̊p�x��A�[�`�̋������ʁB |
�@
�A ���̑��̕ۑ��Ö@ |
�@
�@���̑��̕ۑ��Ö@�Ƃ��Đe�w�ɑ�������o���h����Ԃɂ͂��ދ������������܂����A�������߂̍S�k��\�h������ʂƂ��Ă͂�����x���ҏo���邩���m��܂��A�O���������������܂ł̌��ʂ͊��҂ł��܂���B �@���������Ă����܂ł��⏕�I�Ȏ��Ë�Ƃ��čl���������ǂ��ł��傤�B |
|
|
|
�i�Q�j��p�Ö@
|
| �@
�@��������ꂪ�s���Ă����Ȏ�p�@�Ƃ���McBride�@�ɑ�\������g�D�����p�AMann�@��Mitchell�@�ɑ�\����钆��������p�AKeller�@�Ȃǂ̊�ߍ�����p�A�ߔj���F�߂�Ǘ�ɂ͊ߌŒ�p��ߌ`���p�Ȃǂ�����܂��B �@�ߔN�ł́A������s���Ȃ�����Ǐ������ōs������A���p�iDLMO��p�j���A�y�x���璆���x�̊O������̎�p�@�Ƃ��ėp������悤�ɂȂ�܂����B �@�������A���ׂĂ̏Ǘ�ɗp���邱�Ƃ̂ł���P��̎�p�@�͂Ȃ��A�X�̏Ǘ�ɉ����Ď�p�@��I�����Ă���܂��B |
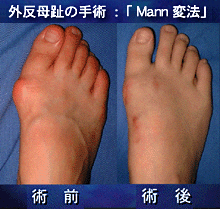 |
|
|
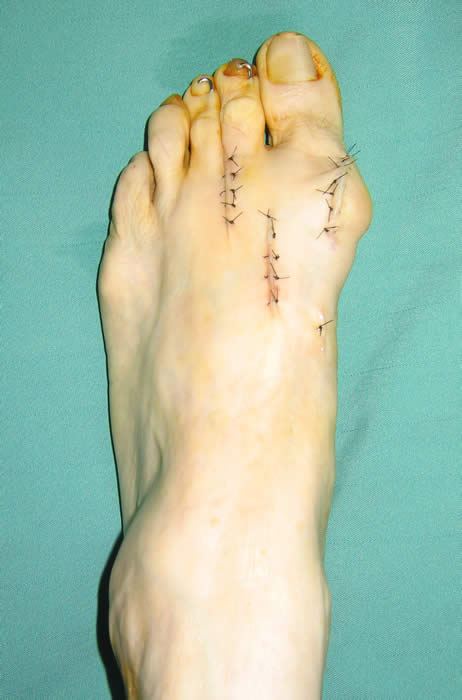 |
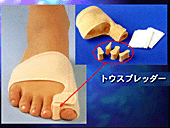
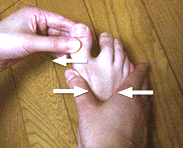
�@���̎ʐ^�͏d�x�̊O������̏Ǘ�ł����A�e�w����Q�E�R��̉��ɓ��荞��ł��܂��A��Q�E�R��͕t�����̊߂��E�P�����Ă��܂��B �@��p�͊O������ɑ��鏈�u�Ɠ����ɑ�Q�E�R��̒E�P�����鏈�u���s���K�v������܂��B �@�p��̎ʐ^�ł͊O������̋����Ƒ�Q�E�R��̒E�P����������Ă���̂�������܂��B |
�p �O |
�p �� |
�@�O������ɑ��Ă͑�P�������̍���ƕ�����]�ؐؗ��A����̊ߕ�̖D�k�ɂ��ߌ`���Ƃ�����3�̑�������ꂼ��P���̏��؊J�������邱�Ƃɂ��s���Ă��܂��B
�@��Q�E�R��̒E�P�ɑ��Ă͂��ꂼ��̐L���F��Z�������邱�Ƃɂ�葫��̔w���S�k���ɂ߂���ɒE�P�����A�ĒE�P�\�h�̂��߂ɂ��炭�L���V���i�[�|���ʼn��Œ���s���܂����B �|���͏p��R�`�S�T�ڂɊO���Ŕ������܂����B
�@�\�Ȍ��菬�����畆�؊J�Ŏ�p���s�����Ƃɂ��A�p��̔��ς͖ܘ_�̂��ƁA�n�������ɗv���鎞�Ԃ̒Z�k��A�u�ɁE��̌y���A�p�㊴���̌����ȂǁA�p��̌o�߂ɂ����đ����̗��_��������ƍl���Ă��܂��B |
||
�p �O |
||
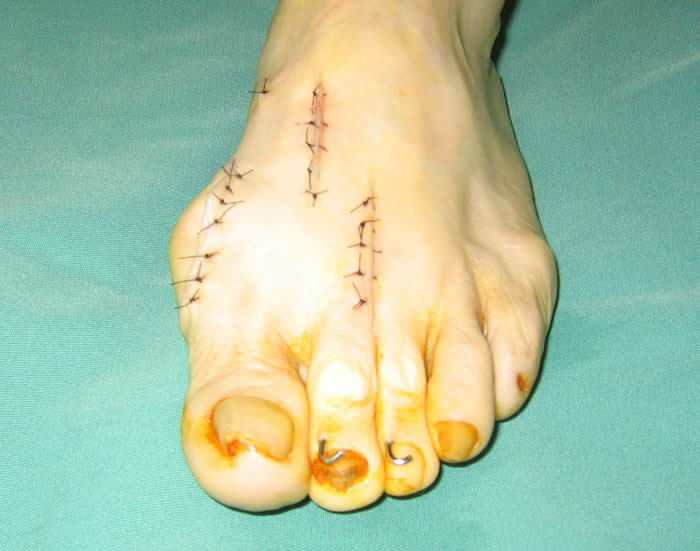 |
||
�p �� |
| �O�������p�Ɋւ���Q&A |
�i1�j�����́H �i3�j���@���Ԃ́H �@���@���Ԃ͂S�`�T���ŁA�މ@��͊O���Ńt�H�[���[�A�b�v���܂��B �@ |
�@
| ��p����]����Ă�����ւ̃A�h�o�C�X |
�@
�@�O������̎�p����]�������X�ɂ́A���ꂼ��ɈقȂ闝�R�����݂��܂��B������̒��ł��ɂ݂���肽���ƌ������R���ł������̂ł����A�Ƃ��ɒɂ݂͂Ȃ��������ڂ��C�ɂȂ�ƌ������O�Ϗ�̔Y�݂݂̂Ŏ�p����]�����������Ȃ�����܂���B�����ł���Ό����ڂ��C�ɂȂ�C�������ǂ��킩��܂����A�����ڂ����Ŏ�p���s���Ǝ��Ɏv��ʗ��Ƃ����Ɋׂ��Ă��܂����Ƃ�����̂Œ��ӂ��K�v�ł��B �@�ۑ��Ö@�ɒ�R����ɂ݂���s��Q�Ȃǂœ��퐶���Ɏx�Ⴊ����ꍇ�ɂ͎�p���������܂����A���̍ہA���҂����g���O������̂��߂ɂǂ�ȔY�݂��Q�������Ă���̂��A�������������p�ɂ���Ċ��҂���͂ǂ̂悤�Ȏ��Ì��ʂ����҂��Ă���̂����\���ɗ���������œK�ȏp����I������p���s�����Ƃ���ł����ƍl���Ă��܂��B �@�܂�A�O������̎��Âł܂����ׂ����Ƃ͎����̑��ɍ������K�ȃC���\�[�����쐬���邱���ŁA����ɂ�芳�җl����p�����Ȃ��Ă��ςނ悤�ɂȂ�P�[�X�͓����������o�����邱�Ƃł��B �����C���\�[���ɂ�鎡�Â݂̂ł͌��ʂ��s�\���Ȏ��ɂ́A�ŏI�I�Ɏ�p���K�v�ƂȂ�܂����A��ɂ��q�ׂ܂����悤�ɁA�p��̃A�[�`�ێ��̂��߂ɂ��C���\�[���͕K�v�ƂȂ�܂��̂ŁA�ۑ��Ö@�Ƃ��čŏ��ɍ�����C���\�[�������ʂɂȂ邱�Ƃ͂���܂���B |
���@�@���@�@��
�@
|
�@�ȏ�A�O������𒆐S�ɑ��ɂ��Ęb���ĎQ��܂������A���ɂ͂��̑��ɂ����܂��܂Ȏ���������܂��̂ŁA���ɂ��ĉ��炩�̂��Y�݂��������̕��A�܂���p����]����Ă�����͐����x�A���@�u���̐��O���v������f�����A�K�Ȑf�f�Ǝ��Â����邱�Ƃ������߂��܂��B
|
�@�@
�g�쐮�`�O�ȁu�����O���v�͉@���̐f�@���ł���� ���ł�����f�ɂȂ�܂��B ���T�ؗj�ߑO�Ƒ�R�y�j���������f�@���ɊO����S�����Ă���܂��̂� ���C�y�Ɍ䑊�k�������B �� �\��̕K�v�͂������܂���B ���A��p���K�v�Ɛf�f���ꂽ�ꍇ�ł��A ���@�֘A�a�@�։@�����炪�o�����������Ă���A �p��͈����������@�Ńt�H�[���[�A�b�v���Ă���܂��̂� �ǂ������S���Č䑊�k�������B |
�@�@�@

TEL.045-431-0111
JR���l������w�k��1��
�@���@�g�쏠
�i���{���`�O�Ȋw��F�����j
Email:info@yoshino-seikei.jp
�_�ސ쌧���l�s�_�ސ������56-5
������f�B�J���Z���^�[1�K
�mTOP�y�[�W�n�m���@�̏Љ��n�m�@���̏Љ��n�m�f�Ïꏊ�E�����n�m���₢���킹�n[�E����W�ē��n
�m���̐��O���n�m���E�}�`�E�P���a�O���n�m��̊O�Ȑ��O���n�m�ҒŊO���n�m�y�C���N���j�b�N�n�m����O���n
[���n�r���e�[�V����]�m�O�������n�m���ɐ������n�m�߃��E�}�`�n�m���e頏��n�m�T�C�g�}�b�v�n
���l�̐��`�O�ȁA�g�쐮�`�O��
Yoshino Orthopedic Clinic (c) 2005-2008. all rights reserved.
�f�ڂ̋L���E�ʐ^�E�C���X�g�ȂǁA���ׂẴR���e���c�̖��f���ʁE�]�ځE���O���M�����ւ��܂��B